 病因
病因
病因:膈上食管憩室大多发生在胸段食管的右侧,在肌纤维之间呈黏膜突出或疝出。多见于老年人。大多数膈上食管憩室系获得性,但在此区域内亦可发生先天性憩室。有症状的膈上食管憩室病人中发现大多数有食管功能性或机械性梗塞,使食管腔内压力增加,在食管肌层的薄弱部位突出黏膜与咽食管憩室的发展相似。
Debas等(1980)对65例膈上食管憩室病人施行放射学、内镜及测压研究,发现50例(77%)食管运动功能测压有异常,包括弥漫性痉挛、失弛缓症或食管下段括约肌过度收缩。15例(23%)运动功能正常者,13例有裂孔疝,其中5例有食管远端狭窄。说明手术治疗前要彻底了解每例的病情变化,在食管远端有无功能性或器质性梗阻。
 发病机制
发病机制
发病机制:膈上食管憩室是由小到大逐渐形成的,常与食管运动功能失调有关,而且病人几乎都合并有食管裂孔疝和胃食管反流。因此,许多作者认为膈上食管憩室是一种后天性疾病,也与先天性因素有关。
膈上食管憩室多从食管的右后壁膨出,突向右胸腔,有人推测其原因可能是胸主动脉和心脏限制了憩室向左侧扩展。膈上食管憩室也可突向左侧,发生部位也可以稍高一些,偶尔还有多发性憩室。这些现象说明,膈上食管憩室的发病原因不同于咽食管憩室。
病理上膈上食管憩室壁仅有黏膜和黏膜下层,只有散在的肌纤维或根本没有肌纤维组织,很少引起症状或发生并发症。多因食管的其他疾病如食管裂孔疝、弥漫性食管痉挛、
反流性食管炎、贲门失弛症等而行钡餐检查时被发现。
吞咽困难和食管胃反流是膈上食管憩室最常见的症状。胸骨后疼痛通常是由于食管弥漫性痉挛造成。
 其他辅助检查
其他辅助检查
其他辅助检查:
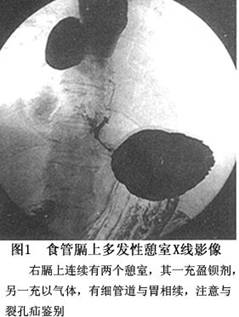
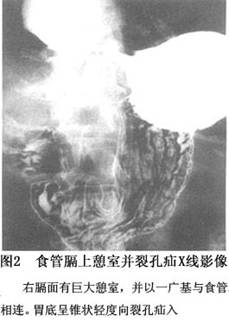
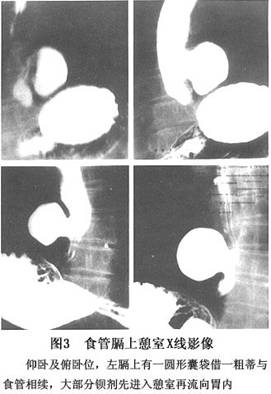
1.钡餐造影检查 影像表现为:多发生在膈面上方5~6cm处,以食管右侧多见(图1),食管一侧壁类圆形突出,口部可窄小或宽大(图2),边缘光滑,大小随食管的收缩舒张而变化。钡剂容易贮留而不易排出,故憩室体积较大(图3),其内常因有食物残渣而密度不均,易发生感染,甚至坏死穿孔。
钡餐造影检查不仅可以显示膈上食管憩的具体部位、大小、憩室囊、憩室颈部及其方向、憩室的外形、食管腔的最大扩张度以及局部食管壁缺损的长度,还可明确有无与膈上食管憩室有关的其他疾病,如食管神经肌肉功能紊乱、食管裂孔疝、贲门失弛缓症、食管狭窄或憩室癌,其中膈上食管憩室合并食管裂孔疝的病例最为常见。
2.内镜检查 可以发现膈上食管憩室有无炎症、溃疡形成、憩室癌和食管梗阻的程度;如果病人有上消化道出血,内镜检查可以明确出血的来源。体积大的膈上食管憩室可使食管发生移位,因此内镜检查有发生憩室穿孔的可能,检查过程中须特别小心。
膈上食管憩室可并发溃疡、出血或自发性憩室穿孔。有的病例发生憩室出血后出血较为严重,须手术切除憩室后方能控制出血。憩室本身可发生返流和误吸,而误吸可引起吸入性肺炎和肺脓肿。
据文献报道,膈上食管憩室可发生肿瘤,如发生纤维瘤、平滑肌瘤和鳞癌。据认为,体积较大的憩室内食物和分泌物郁积或滞留、慢性感染以及憩室内容物腐败等因素可能促进憩室发生癌肿。食管钡餐造影显示膈上食管憩室的轮廓不规则或其形态较前缩小,疑有憩室癌肿发生时,应及时行食管镜检查。
3.食管测压(esophageal manometry) 有可能明确膈上食管憩室合并的食管运动功能障碍性疾病,食管测压的结果也有可能有助于确定术中施行食管肌层切开术的长度,以便解除食管的功能性梗阻。但是食管测压尚无法确定食管运动能异常的范围。
4.24小时食管pH监测 如果病人有胃食管反流症状,应该进行食管的24小时pH检查。再根据检查的结果,决定病人在术中是否需要同时施行抗反流手术(antireflux proced
ure)。
 治疗
治疗
治疗:膈上食管憩室无症状的病人不需治疗,若有轻微症状,可以先考虑内科治疗,如体位引流和食管扩张治疗。手术治疗仅适用于症状呈进行性发展且严重的病例。直径<3cm的膈上憩室常不需外科处理,但吞咽困难等症状进行性加重,或憩室体积显著增大的病人,要考虑外科手术。症状明显有下列情况者,应行憩室切除术:憩室囊颈狭窄,不能充分排空囊内物;存在有明显炎症;憩室囊很大呈悬垂位使食管移位并有较多的食物残渣及液体滞留。若因食管伴有的疾病要予手术处理时,亦应同时做憩室切除术。逐渐增大的憩室或者已大到一定程度的憩室不论其症状程度均应考虑手术切除。手术切除时不仅包括存在的憩室,并且要纠正任何存在的食管功能失调或远端机械性梗阻,如贲门失弛缓症、裂孔疝等。违反这个原则,术后症状可能仍存在,并出现并发症或复发。
1.术前准备 有长期吞咽困难病史者,术前要纠正体重下降及营养不良,可以施行非胃肠道营养,因误吸发生肺部炎症可行理疗、体位引流及抗生素治疗。术前几天尽量排空憩室内残留食物及分泌物,残留物多者可予插管或内镜冲洗,术前2天进清流。
2.手术步骤 手术经左侧开胸入路,虽然憩室位于右侧亦从此入路较为方便,以便于修补裂孔疝及切除憩室后同时行延长至贲门的肌层切开术。
憩室突向右侧时,可旋转食管便于游离憩室。解剖憩室颈部时可见到食管肌壁有一间隙,憩室即在此间隙突出,在食管环行肌与黏膜平面间,切开肌层,充分游离憩室。小而宽颈的憩室在其上下做肌层切开后憩室即消失,呈一弥漫性黏膜膨出,可不再做处理,或将其内翻缝入食管腔内。若囊颈很大应切除憩室并缝合颈部。憩室切除后分层缝合黏膜及肌层,注意食管黏膜不宜切除过多,以防术后食管狭窄,所有病例均应做贲门部肌层切开术,切口在憩室闭合部的另一侧,肌层切开应达下肺静脉水平,若有较长的弥漫性痉挛,肌层切开应延长至主动脉弓水平,向下超过食管下括约肌以消除残余功能性梗阻。并发有裂孔疝者加Belsey或Nissen抗反流手术。
老年、营养不良高危病人中,应用憩室固定术,将囊底向上拉并与食管肌层缝合以利囊底引流。亦可得到良好效果。
术中注意事项:①漩离食管时注意保留食管两侧的迷走神经丛,术中损伤后可造成医源性运动功能失调,若有发生,造成吞咽困难,可用扩张术治疗效果满意。②切除憩室时以开放缝合法缝合囊颈,同时观察食管腔,以免切除过多黏膜,引起食管狭窄。可预先在食管腔内放入一根50F的探条作为防止过分狭窄的一个方法。
3.术后处理 行憩室切除者,鼻胃管持续减压及静脉点滴,禁饮食4~5天,逐渐恢复进口饮食。仅施行憩室固定术或憩室内翻或肌层切开术,无特殊处理者,鼻胃管减压仅需48h,之后即可恢复进食。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防